Introduction
Les douleurs d’épaule apparaissent souvent après un mouvement répétitif ou un choc direct. Elles peuvent résulter d’une inflammation des tendons (coiffe des rotateurs), d’une irritation de la bourse sous-acromiale ou d’une surcharge au travail. L’objectif de cet article est de proposer un panorama clair et sourcé, puis des repères pratiques pour gérer les activités quotidiennes.
Tout d’abord, nous identifions les signes qui doivent alerter : fièvre, perte de force brutale, chute sévère ou douleur qui réveille la nuit malgré les anti-inflammatoires. Ensuite, nous vérifions l’amplitude du mouvement, la posture, la souplesse cervicale et la stabilité des omoplates afin de comprendre ce qui limite réellement le geste.
Enfin, l’accompagnement ostéopathique s’articule autour de trois axes : relâcher les muscles trop contractés, libérer la mobilité costale et dorsale, puis proposer des exercices progressifs (coiffe des rotateurs, omoplate, auto-étirements). L’éducation et la coordination avec la physiothérapie restent au cœur du suivi.

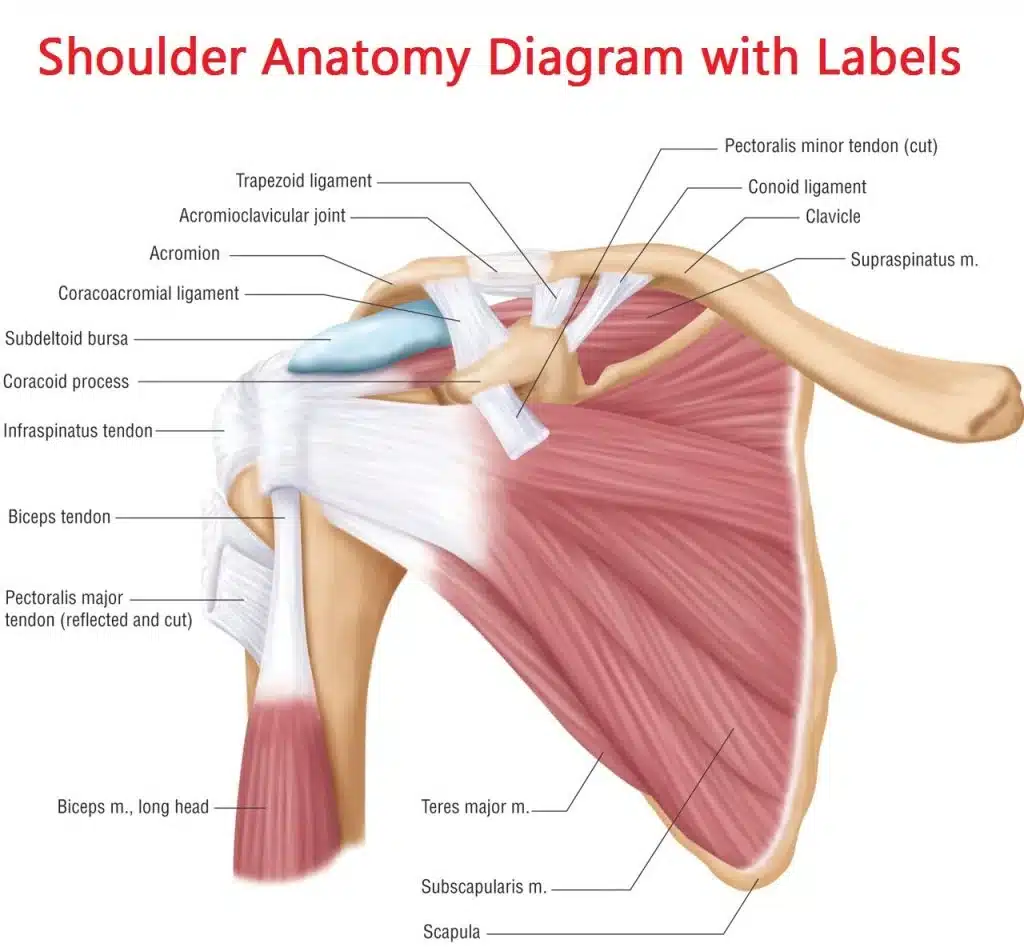
Anatomie complète de l’épaule
Coiffe des rotateurs. Supra‑épineux, infra‑épineux, petit rond et subscapulaire centrent la tête humérale. Le tendon du long biceps contribue à la stabilité antérieure.
Scapula et cinématique. Le contrôle scapulaire (trapèze, dentelé antérieur, rhomboïdes) conditionne l’élévation du bras. Une dyskinésie peut majorer les contraintes sous‑acromiales.
Douleur référée. Les racines C5–C6, la région costo‑thoracique et la jonction cervico‑thoracique peuvent projeter des douleurs à l’épaule.
2) Douleur sous‑acromiale (conflit/bursite). Douleur à l’élévation, « arc douloureux ». Gestion : rééducation ciblée, correction cinématique, exercices progressifs ; chirurgie rarement d’emblée.
3) Capsulite rétractile. Phases douloureuse → raide → récupération (plusieurs mois). Terrain : 40–60 ans, plus fréquente avec diabète/hypothyroïdie. Gestion : éducation, antalgiques/injection selon avis médical, mobilisations douces et exercices tolérés.
4) Long biceps / lésions SLAP. Douleur antérieure profonde, aggravée par élévation/supination. Gestion : baisse de charge, renforcement, correction du rythme scapulo‑huméral ; chirurgie si cas réfractaire.
5) Arthrose acromio‑claviculaire. Douleur localisée AC, douleur à l’adduction horizontale. Gestion : réglage de charge, exercices, éventuelle infiltration.
6) Instabilités. Apprehension, antécédents de subluxation/luxation, hyperlaxité. Gestion : stabilité dynamique (coiffe/scapula), exposition graduée ; avis chirurgical si récidives.
7) Douleurs d’origine cervicale/scapulo‑thoracique. Douleur référée, paresthésies. Gestion : traiter la région source en plus de l’épaule.
Données scientifiques : que disent les études ?
Exercices. Les revues systématiques montrent un bénéfice de l’exercice sur douleur, amplitude et fonction, particulièrement lorsque le programme est individualisé et progressif.
Thérapie manuelle. Ajoutée aux exercices, elle peut réduire la douleur à court terme et faciliter la récupération fonctionnelle.
Ostéopathie. Les essais disponibles, bien que moins nombreux, suggèrent des améliorations de douleur et de fonction dans certains tableaux ; la qualité méthodologique est variable → intégration prudente, toujours avec un programme actif.
Imagerie. Pas systématique d’emblée ; utile si drapeaux rouges, suspicion de rupture transfixiante/instabilité, ou en cas d’échec du traitement conservateur.
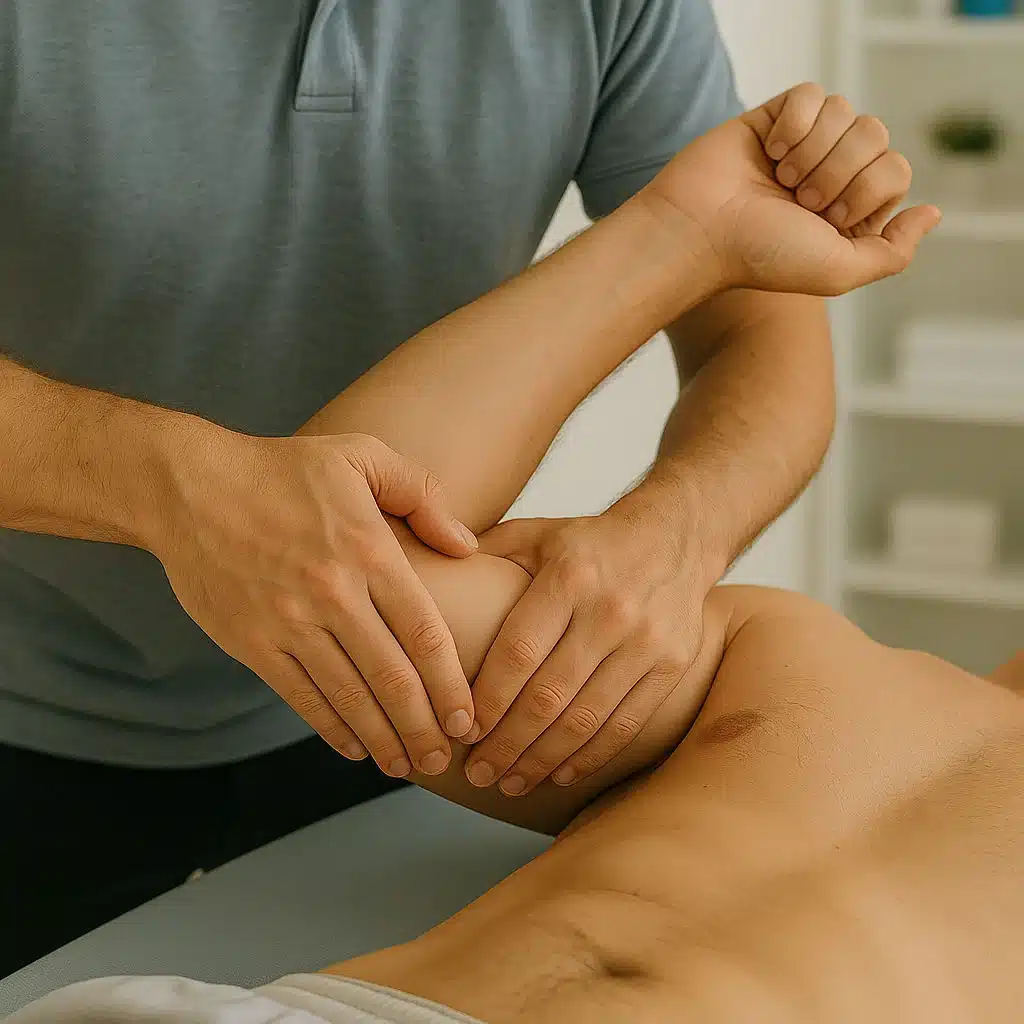
Approche ostéopathique
En consultation, l’évaluation inclut l’épaule, la scapula, le rachis cervical et thoracique, et la région costo‑thoracique.
Le plan associe techniques douces (tissus mous, mobilisations à faible vitesse, travail myofascial) et un programme actif : 3–5 exercices clés (10–15 min/jour), progression graduée, conseils de sommeil et d’ergonomie.
Dans ma pratique d’ostéopathe à Lausanne, la progression est mesurée et alignée sur les objectifs : quotidien, travail, sport.
Sommeil. Soutenir le bras sur coussin si douleur nocturne ; éviter la compression prolongée du côté douloureux.
Ergonomie. Souris/clavier proches, accoudoirs réglés, micro‑pauses toutes les 30–45 min, alternance assis‑debout si possible.
Auto‑exercices (à adapter).
1) Pendulaires 30–60 s, 2–3/j ;
2) Rotation externe isométrique 5–10 s × 5–10 ;
3) Contrôle scapulaire (omoplates vers poches arrière) 8–12 rép ;
4) Étirement postérieur (cross‑body) 20–30 s × 3 ;
5) Rotateurs à l’élastique 10–15 rép × 3 séries, 3–4/sem.

Gestion de la douleur. Antalgiques selon avis médical, chaleur/glace selon préférence, respiration pour réduire la tension. Infiltrations à discuter dans certaines indications (p. ex. capsulite).
Retour au sport. Critères : douleur contrôlée, amplitude fonctionnelle, force symétrique simple (tests isométriques), capacité à enchaîner gestes techniques sans majoration des symptômes à 24 h.
FAQ – Questions fréquentes (Lausanne)
Faut‑il une IRM d’emblée ? Pas systématiquement sans traumatisme majeur/drapeaux rouges ; l’imagerie est ciblée en cas d’échec du traitement conservateur.
L’ostéopathie peut‑elle aider ? Oui, en complément d’un programme actif et individualisé, avec objectifs mesurables.
Je travaille à l’ordinateur : que changer ? Proximité souris/clavier, accoudoirs réglés, pauses régulières, petit programme d’entretien quotidien (5–10 min).
Conclusion
Dans ma pratique d’ostéopathe à Lausanne, l’objectif est une progression mesurable vers la fonction durable et l’autonomie.
Références sélectionnées
- AAOS. Management of Rotator Cuff Injuries – Clinical Practice Guideline (2019)
- APTA/JOSPT. Rotator Cuff Tendinopathy – CPG+ (2025)
- Pieters L. et al. Exercise therapy for shoulder disorders – JOSPT (2020)
- Schwerla F. et al. Osteopathic treatment for shoulder pain – J Bodyw Mov Ther (2020)
- Kelley MJ. et al. Adhesive capsulitis – JOSPT CPG (2013, actualisations)
- Lowry V. et al. CPGs for shoulder pain – Arch Phys Med Rehabil (2024)
- NICE CKS. Shoulder pain (frozen shoulder) – Primary care guidance (2023)
